| Divers | | |
| Synthèse: Le traitement coopératif de remplacement de la progestérone et la régulation du cycle menstruel .. cacher .... voir plus ..
D'après le livre de T Hilgers: «Un avantage à l'utilisation du traitement coopératif de remplacement de la progestérone (CPRT) est son effet sur le cycle menstruel: il a une forte tendance à régulariser le cycle. [Dans un exemple: avant que le traitement par la progestérone soit démarré, le cycle du mucus (c'est à dire la durée de son écoulement) variait de 12 à 15 jours. [Dans les cycles donnés en exemple] le jour sommet a eu lieu les jours 19, 20 et 22 respectivement.
Cependant, après l'administration de progestérone, les cycles de mucus ont diminué jusqu'à 7 et 9 jours de durée et le jour sommet a eu lieu les jours 14 et 17 du cycle].
L'utilisation du traitement coopératif de remplacement de la progestérone pendant la phase post-ovulatoire du cycle a également eu un effet sur les cycles menstruels suivants. Elle raccourcit la phase folliculaire et, par conséquent, raccourcit tout le cycle menstruel. [...]
Par conséquent, le traitement coopératif de remplacement de la progestérone [CRPT ...] peut aider à la régulation du cycle menstruel et à la normalisation du temps de fertilité chez les patients qui ont des cycles de mucus prolongés, des jours sommet retardés et des cycles menstruels plus longs. Cela profitera également aux femmes qui ont tendance à avoir deux sommets. "
... lire plus sur ce sujet dans un nouvel onglet.... | | |
| Anomalie ou Maladie concernée : | | |
| Insuffisance lutéale .. cacher .... voir plus ..
La définition originale de la déficience lutéale était un corps jaune défectueux dans la sécrétion de progestérone, qui à son tour était une cause de stérilité ou d'avortement spontané précoce.
Une enquête plus approfondie a conduit à un élargissement de cette définition pour inclure les phases lutéales courtes (<12 jours entre l'ovulation et les règles) avec des concentrations de progestérone relativement normales et une phase lutéale de longueur normale avec une production de progestérone insuffisante ou une réponse endométriale inadéquate à une progestérone autrement normale.
En raison de la possibilité d'anomalies sporadiques de la fonction lutéale chez les femmes autrement fertiles, la plupart des experts conviennent que le diagnostic d'insuffisance lutéale ne peut être posé qu'après des tests répétés.
Le diagnostic d'insuffisance lutéale n'est pertinent que si elle est présente dans la plupart des cycles menstruels.
... lire plus sur ce sujet dans un nouvel onglet.... | | |  |
| Traitement en lien : | | |
| Progestérone Orale capsules de progestérone micronizée : 200 mg SR PO QD hs ( chaque jour, au coucher), P+3 à P+12 (ou 2ième à 11 ième jours du plateau de température) .. cacher .... voir plus ..
Extrait du livre de T Hilgers: "L'auteur préfère utiliser les capsules de progestérone micronisées à libération prolongée (les formes à libération prolongée sont mieux tolérées). Commencer par 200mg par oral chaque soir au coucher de Jour sommet +3 à jour sommet +12.
Il doit être signalé que la progestérone orale n'est pas un agent puissant pour allonger la phase lutéale. Si on traite une femme dont la période post-ovulatoire est courte, la progestérone orale n'est pas satisfaisante car elle n'augmente pas toujours la longueur de cette phase
... lire plus sur ce sujet dans un nouvel onglet.... | | |  |
| D'après le livre de T Hilgers p. 299: Dans les cas où le traitement du col de l'utérus n'est suivi d'aucun changement significatif dans le schéma du mucus, on peut utiliser un support vaginal-cervical post-Peak de progestérone. Les capsules vaginales de progestérone (300mg) peuvent être administrées pendant la phase post-Peak du cycle, de Peak + 3 à Peak + 12 tous les jours à l'heure du coucher. La progestérone a un effet de séchage local sur le col de l'utérus et réduit souvent la quantité de mucus.
Progestérone en capsules vaginales micronisées : 300 mg capsules au coucher jour sommet +3 à +12 (ou deuxième jour haut de température à 11ième jour) .. cacher .... voir plus ..
D'après le livre de T Hilgers: "Cela aura un effet stimulant modéré sur l'endomètre et le myomètre, d'où son utilisation chez les femmes qui ont des phases post-Peak courtes et aussi son utilité pendant la grossesse. La capsule vaginale à la progestérone causera occasionnellement une sécheresse ou une irritation vaginale parfois une décharge "cakey" (gateau). Cela peut être géré en insérant une à deux capsules de vitamine E de 400 UI dans le vagin avec la progestérone.
... lire plus sur ce sujet dans un nouvel onglet.... | | |
| Progesterone IM .. cacher .... voir plus ..
D'après le livre de T Hilgers: Lorsque des injections de progestérone sont utilisées, il est extrêmement important d'introduire la progestérone dans une seringue à l'aiguille différente de celle utilisée pour l'injecter. En outre, il est extrêmement important d'injecter la progestérone sur une période de temps lente, habituellement de 120 à 180 secondes. Si la progestérone est donnée rapidement, elle peut être très irritante.
L'utilisation de la progestérone IM pendant la phase post-Peak du cycle devrait être limitée aux situations où il n'y a pas de bonne alternative. [.. De plus] Il est utile pour les femmes qui ont une oligoménorrhée secondaire à une ovarite polykystique [elle entraînera habituellement un mentorat période]
... lire plus sur ce sujet dans un nouvel onglet.... | | |
| Dans le support de phase lutéale, l'HCG est généralement fourni à une dose de 2000 UI, IM ou sous cutané les jours Peak + 3, 5,7 et 9.
Si la phase post-Peak est trop longue avec cette dose, alors le traitement peut être prescrit seulement Peak +3, 5 et 7.
Si les niveaux de progestérone et E2 sont trop élevés, la dose globale peut être réduite à 1000 UI
HCG 2000 UI injections jours Peak + 3, 5, 7 et 9 (ou en utilisant la température, les jours haut: J2, 4, 6 et 8) .. cacher .... voir plus ..
D'après le livre de T hilgers: "Lorsque l'HCG est administré pendant la phase post-ovulatoire du cycle, elle stimulera le corps jaune produisant plus de progestérone et d'estrogène. [...] L'HCG est administré par injection intramusculaire et il est bien toléré. Elle est facilement administrée et fiable ( très prévisible). Peu d'effets secondaires sont associés à son utilisation. Elle peut également être utilisée par voie sous-cutanée.
... lire plus sur ce sujet dans un nouvel onglet.... |  | Source: T. Hilgers The M and S practice of Naprotechnology |
| Symptome traité : | | |
| Règles excessivement abondantes .. cacher .... voir plus ..
Au moins 24 à 48 heures, la femme doit changer les protections, ou tampons ou les deux, plus fréquemment que toutes les deux heures
... lire plus sur ce sujet dans un nouvel onglet.... | | |
| Saignement prémenstruel .. cacher .... voir plus ..
Selon la description de T Hilgers: 3 jours ou plus de saignements légers ou très légers survenant avant le premier jour des règles: rupture prématurée des capillaires endométriaux par suite d'un support progestéronique insuffisant.
... lire plus sur ce sujet dans un nouvel onglet.... |  | |
| Saignement post-menstruel .. cacher .... voir plus ..
Deux jours ou plus de saignement brun (noir) apparaissant à la fin de l'écoulement menstruel.
... lire plus sur ce sujet dans un nouvel onglet.... |  | |
| Dysménorrhée .. cacher .... voir plus ..
La dysménorrhée peut être classée primaire ou secondaire en fonction de l'absence ou de la présence d'une cause sous-jacente. La dysménorrhée secondaire est une dysménorrhée associée à une affection existante.
Le recueil des antécédents et un examen clinique, y compris un examen pelvien, peuvent révéler la cause.
Les saignements utérins anormaux, la dyspareunie, les douleurs non cycliques, les changements d'intensité et la durée de la douleur, et les résultats anormaux d'examen pelvien suggèrent une pathologie sous-jacente (dysménorrhée secondaire) et nécessitent une recherche plus approfondie.
La cause la plus fréquente de dysménorrhée secondaire est l'endométriose.
D'autres causes de dysménorrhée secondaire comprennent les fibromes utérins, l'adénomyose, les kystes ovariens, les anomalies de Mullerian, les adhérences pelviennes et la congestion pelvienne.
... lire plus sur ce sujet dans un nouvel onglet.... |  | |
| Thérapie coopérative de remplacement de la progestérone : de cette manière, la progestérone est toujours administrée après l'ovulation et l’administration est toujours arrêtée avant l'apparition des règles. Effectuée ainsi, la supplémentation par la progestérone ou soutien de la phase lutéale, est réalisée en synchronisation avec la production de progestérone par la femme elle-même, au cours de la phase post-ovulatoire du cycle.
La thérapie coopérative de remplacement de la progestérone permet de préserver la synchronie du cycle et est thérapeutique.
Symptômes du syndrome pré menstruel .. cacher .... voir plus ..
Un aspect important du diagnostic est le fait que ces symptômes doivent débuter au moins quatre jours avant le début des règles. Si elles surviennent dans les trois jours suivant l'apparition des règles, elles sont considérées comme des symptômes prémenstruels normaux.
Les symptômes physiques du SPM peuvent inclure:
Tension et sensibilité des seins
Ballonnements abdominaux
La rétention d'eau
Constipation ou diarrhée
Maux de tête et migraine
Augmentation de l'appétit et du gain de poids
Acné
Douleurs musculaires et articulaires
Les symptômes émotionnels et comportementaux de SPM peuvent inclure:
Dépression
Anxiété et tension
L'insomnie ou le sommeil
Changement d'intérêt et de désir sexuel
Irritabilité
L'hostilité et les éclats de colère
Saut de l'humeur
Incapacité de se concentrer
Pleurs
Léthargie et fatigue
... lire plus sur ce sujet dans un nouvel onglet.... | | Source: T. Hilgers The M and S practice of Naprotechnology |
| Fausse couche à répétition .. cacher .... voir plus ..
La définition des FCS précoces est variable selon les auteurs,correspondant littéralement à un arrêt de grossesse pendant la vie embryonnaire.
Les fausses couches spontanées répétées, sont définies par 2 fausses couches spontanées ou plus.
Dans plus de la majorité des cas, les couples pourront concevoir des enfants en bonne santé, sans assistance, même après avoir perdu deux grossesses.
Types de fausse couche: elles sont habituellement divisées en deux groupes: précoces et tardives.
. Les fausses couches à répétition précoces (au cours du premier trimestre) sont principalement attribuables à des problèmes génétiques ou chromosomiques de l'embryon, avec 50 à 80% des pertes spontanées ayant un nombre chromosomique anormal. Les anomalies de l'utérus peuvent également jouer un rôle dans les fausses couches précoces.
. Les fausses couches à répétition tardives peuvent être le résultat d'anomalies utérines, de problèmes auto-immuns, d'un col utérin incompétent ou d'un accouchement prématuré.
... lire plus sur ce sujet dans un nouvel onglet.... | | |
| Anomalies du tracé (mucus et/ou température) en phase lutéale .. cacher .... voir plus ..
... lire plus sur ce sujet dans un nouvel onglet.... |  | |
| Référence : | | |
| Progesterone for premenstrual syndrome .. cacher .... voir plus ..
Background Background About 5% of women experience severe symptoms called premenstrual syndrome (PMS), only in the two weeks before their menstrual periods. Treatment with progesterone may restore a deficiency, balance menstrual hormone levels or reduce effects of falling progesterone levels on the brain or on electrolytes in the blood. Objectives Objectives The objectives were to determine if progesterone has been found to be an effective treatment for all or some premenstrual symptoms and if adverse events associated with this treatment have been reported. Search methods Search methods We searched the Cochrane Menstrual Disorders and Subfertility Group s Trials Register, the Cochrane Central Register of Controlled Trials (CENTRAL), MEDLINE, EMBASE and PsycINFO to February 2011. We contacted pharmaceutical companies for information about unpublished trials, for the first version of this review. The search strings are in Appendix 2. Selection criteria Selection criteria We included randomised double-blind, placebo-controlled trials of progesterone on women with PMS diagnosed by at least two prospective cycles, without current psychiatric disorder. Data collection and analysis Data collection and analysis Two reviewers (BM and OF) extracted data independently and decided which trials to include. OF wrote to trial investigators for missing data. Main results Main results From 17 studies, only two met our inclusion criteria. Together they had 280 participants aged between 18 and 45 years. One hundred and fifteen yielded analysable results. Both studies measured symptom severity using subjective scales. Differing in design, participants, dose of progesterone and how delivered, the studies could not be combined in meta-analysis. Adverse events which may or may not have been side effects of the treatment were described as mild. Both trials had defects. They intended to exclude women whose symptoms continued after their periods. When data from ineligible women were excluded from analysis in one trial, the other women were found to have benefited more from progesterone than placebo. The smaller study found no statistically significant difference between oral progesterone, vaginally absorbed progesterone and placebo, but reported outcomes incompletely. Authors conclusions Authors conclusions The trials did not show that progesterone is an effective treatment for PMS nor that it is not. Neither trial distinguished a subgroup of women who benefited, nor examined claimed success with high doses.
... lire plus sur ce sujet dans un nouvel onglet.... | | | 
|
| Progesterone for heavy menstrual bleeding .. cacher .... voir plus ..
... lire plus sur ce sujet dans un nouvel onglet.... | | | 
|
| Progesterone or progestogen-releasing intrauterine systems for heavy menstrual bleeding .. cacher .... voir plus ..
Background Background Heavy menstrual bleeding (HMB) is an important cause of ill health in women and it accounts for 12% of all gynaecology referrals in the UK. Heavy menstrual bleeding is clinically defined as greater than or equal to 80 mL of blood loss per menstrual cycle. However, women may complain of excessive bleeding when their blood loss is less than 80 mL. Hysterectomy is often used to treat women with this complaint but medical therapy may be a successful alternative. The intrauterine device was originally developed as a contraceptive but the addition of progestogens to these devices resulted in a large reduction in menstrual blood loss. Case studies of two types of progesterone or progestogen-releasing systems, Progestasert and Mirena, reported reductions of up to 90% and improvements in dysmenorrhoea (pain or cramps during menstruation). Insertion, however, may be regarded as invasive by some women, which affects its acceptability as a treatment. Frequent intermenstrual bleeding and spotting is also likely during the first few months after commencing treatment. Objectives Objectives To determine the effectiveness, acceptability and safety of progesterone or progestogen-releasing intrauterine devices in achieving a reduction in heavy menstrual bleeding. Search methods Search methods All randomised controlled trials of progesterone or progestogen-releasing intrauterine devices for the treatment of heavy menstrual bleeding were obtained by electronic searches of The Cochrane Library, the specialised register of MDSG, MEDLINE (1966 to January 2015), EMBASE (1980 to January 2015), CINAHL (inception to December 2014) and PsycINFO (inception to January 2015). Additional searches were undertaken for grey literature and for unpublished trials in trial registers. Companies producing progestogen-releasing intrauterine devices and experts in the field were contacted for information on published and unpublished trials. Selection criteria Selection criteria Randomised controlled trials in women of reproductive age treated with progesterone or progestogen-releasing intrauterine devices versus no treatment, placebo, or other medical or surgical therapy for heavy menstrual bleeding within primary care, family planning or specialist clinic settings were eligible for inclusion. Women with postmenopausal bleeding, intermenstrual or irregular bleeding, or pathological causes of heavy menstrual bleeding were excluded. Data collection and analysis Data collection and analysis Potential trials were independently assessed by at least two review authors. The review authors extracted the data independently and data were pooled where appropriate. Risk ratios (RRs) were estimated from the data for dichotomous outcomes and mean differences (MD) for continuous outcomes. The primary outcomes were reduction in menstrual blood loss and satisfaction; in addition, rate of adverse effects, changes in quality of life, failure of treatment and withdrawal from treatment were also assessed. Main results Main results We included 21 RCTs (2082 women). The included trials mostly assessed the levonorgestrel-releasing intrauterine device (LNG IUS) (no conclusions could be reached from one small study assessing Progestasert which was discontinued in 2001) and so conclusions are based only on LNG IUS. Comparisons were made with placebo, oral medical treatment, endometrial destruction techniques and hysterectomy. Ratings for the overall quality of the evidence for each comparison ranged from very low to high. Limitations in the evidence included inadequate reporting of study methods and inconsistency. Seven studies compared the LNG IUS with oral medical therapy: either norethisterone acetate (NET) administered over most of the menstrual cycle, medroxyprogesterone acetate (MPA) (administered for 10 days), the oral contraceptive pill, mefenamic acid or usual medical treatment where participants could choose the oral treatment that was most suitable. The LNG IUS was more effective at reducing HMB as measured by the alkaline haematin method (MD 66.91 mL, 95% CI 42.61 to 91.20; two studies, 170 women; I2 = 81%, low quality evidence) or by Pictorial Bleeding Assessment Chart (PBAC) scores (MD 55.05, 95% CI 27.83 to 82.28; three studies, 335 women; I2 = 79%, low quality evidence), improving quality of life and a greater number of women continued with their treatment at two years when compared with oral treatment. Although substantial heterogeneity was identified for the bleeding outcomes, the direction of effect consistently favoured the LNG IUS. There was insufficient evidence to reach conclusions on satisfaction. Minor adverse effects (such as pelvic pain, breast tenderness and ovarian cysts) were more common with the LNG IUS. Ten studies compared the LNG IUS with endometrial destruction techniques: three with transcervical resection, one with rollerball ablation and six with thermal balloon ablation. Evidence was inconsistent and very low quality with respect to reduction in bleeding outcomes and satisfaction was comparable between treatments (low and moderate quality evidence). Improvements in quality of life were experienced with both types of treatment. Minor adverse events were more common with the LNG IUS overall, but it appeared more cost effective compared to thermal ablation within a two-year time frame in one study. Three studies compared the LNG IUS with hysterectomy. The LNG IUS was not as successful at reducing HMB as hysterectomy (high quality evidence). The women in these studies reported improved quality of life, regardless of treatment. In spite of the high rate of surgical treatment in those having LNG IUS within 10 years, the LNG IUS was more cost effective than hysterectomy. Authors conclusions Authors conclusions The levonorgestrel-releasing intrauterine device (LNG IUS) is more effective than oral medication as a treatment for heavy menstrual bleeding (HMB). It is associated with a greater reduction in HMB, improved quality of life and appears to be more acceptable long term but is associated with more minor adverse effects than oral therapy. When compared to endometrial ablation, it is not clear whether the LNG IUS offers any benefits with regard to reduced HMB and satisfaction rates and quality of life measures were similar. Some minor adverse effects were more common with the LNG IUS but it appeared to be more cost effective than endometrial ablation techniques. The LNG IUS was less effective than hysterectomy in reducing HMB. Both treatments improved quality of life but the LNG IUS appeared more cost effective than hysterectomy for up to 10 years after treatment.
... lire plus sur ce sujet dans un nouvel onglet.... | | |
| Corker CS, Michie E, Hobson B, et al: Hormonal Patterns in Conceptual Cycles and Early Pregnancy. Brit
J Obstet Gynaecol 83:489-494, 1976. .. cacher .... voir plus ..
... lire plus sur ce sujet dans un nouvel onglet.... | | |
| Progesterone in Women with Recurrent Miscarriages .. cacher .... voir plus ..
To the Editor: In summarizing their well-executed randomized trial, Progesterone in Recurrent Miscarriages (PROMISE), Coomarasamy et al. (Nov. 26 issue)1 state that there is no evidence of benefit from progesterone supplementation “in the first trimester” of pregnancy among women who have had three or more miscarriages. We wish to clarify three points. First, the trial did not address progesterone supplementation in women with coexisting subfertility. Nearly 33% of the women screened for the trial were excluded because of subfertility (515 of 1568 women). Second, because progesterone plays a key role in the implantation of the embryo, benefit from supplementation may . . .
... lire plus sur ce sujet dans un nouvel onglet.... | | |
| Progesterone and the premenstrual syndrome: a double blind crossover trial. .. cacher .... voir plus ..
A double blind, randomised, crossover trial of oral micronised progesterone (two months) and placebo (two months) was conducted to determine whether progesterone alleviated premenstrual complaints. Twenty three women were interviewed premenstrually before treatment and in each month of treatment. They completed Moos s menstrual distress questionnaire, Beck et al s depression inventory, Spielberger et al s state anxiety inventory, the mood adjective checklist, and a daily symptom record. Analyses of data found an overall beneficial effect of being treated for all variables except restlessness, positive moods, and interest in sex. Maximum improvement occurred in the first month of treatment with progesterone. Nevertheless, an appreciably beneficial effect of progesterone over placebo for mood and some physical symptoms was identifiable after both one and two months of treatment. Further studies are needed to determine the optimum duration of treatment.
... lire plus sur ce sujet dans un nouvel onglet.... | 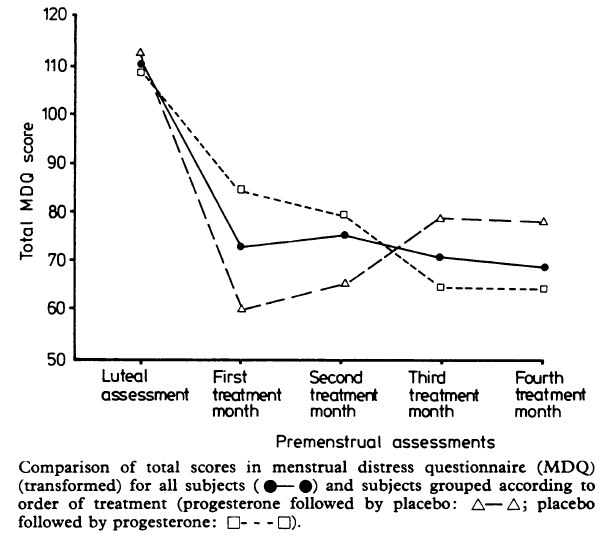 | | 
|
| Klopper A, MacNaughton M: Hormones in Recurrent Abor tion. J Obstet Gynecol 1022-1028, 1966 .. cacher .... voir plus ..
... lire plus sur ce sujet dans un nouvel onglet.... | | |
| Daya S, Ward S, Burrows E: Progesterone Profi les in Luteal Phase Defects and Outcome of Progesterone
Treatment in Patients with Recurrent Spontaneous Abortion. Am J Obstet Gynecol 158:225-232, 1988. .. cacher .... voir plus ..
... lire plus sur ce sujet dans un nouvel onglet.... | | |
| Divers | | |
| Synthèse: Traitement et gestion des saignements utérins dysfonctionnel .. cacher .... voir plus ..
... lire plus sur ce sujet dans un nouvel onglet.... | | |
 Traitement chirurgical et imagerie interventionnelle de l'infertilité féminine
Traitement chirurgical et imagerie interventionnelle de l'infertilité féminine Traitement de l'infertilité féminine: activité physique
Traitement de l'infertilité féminine: activité physique Traitement de l'infertilité féminine: diététique, aliments, médicaments à base de plantes
Traitement de l'infertilité féminine: diététique, aliments, médicaments à base de plantes Traitement de l'infertilité masculine
Traitement de l'infertilité masculine Traitement de l'ovarite polykystique
Traitement de l'ovarite polykystique Traitement médical : médicaments sans action endocrinologique directe
Traitement médical : médicaments sans action endocrinologique directe


 Le traitement vise à corriger l'anomalie sous-jacente, dans le but d'optimiser les conditions physiologiques pour la conception in vivo :
Le traitement vise à corriger l'anomalie sous-jacente, dans le but d'optimiser les conditions physiologiques pour la conception in vivo :